Puntos clave
|
Introducción
La onicomicosis es una infección fúngica crónica de la uña, que se caracteriza por decoloración, onicólisis y engrosamiento de la placa ungueal. La infección se da con más frecuencia en las uñas de los pies y puede afectar a cualquier componente de la uña6. A pesar de que los dermatofitos son los microorganismos más frecuentes, los hongos no dermatofíticos (ND) y las levaduras presentan un desafío importante, ya que existe una elevada tasa de fracaso del tratamiento2. En este artículo, revisamos la onicomicosis debida a hongos ND y a levaduras.
Epidemiología
La prevalencia mundial de la onicomicosis se estima en un 10 % y representa el 50 % de las enfermedades ungueales. Los hongos dermatofíticos son los causantes de la onicomicosis en el 60 %-70 % de los casos, siendo las especies de Trychophyton las más frecuentes. Las levaduras, especialmente las especies de Candida, son responsables del 20 % de los casos, y el 10 % restante está causado por hongos ND6.
Varios estudios han demostrado que las infecciones mixtas, las infecciones por hongos ND y las levaduras son más prevalentes de lo que se pensaba, especialmente en climas cálidos6.
El origen geográfico del paciente tiene una clara influencia en el espectro de patógenos involucrados en la onicomicosis. Varios estudios han encontrado una proporción más alta de hongos ND fuera de Europa, posiblemente en relación con climas más cálidos y entornos ecológicos divergentes, así como con factores culturales y de comportamiento1. De esta manera, en regiones como Brasil, Sri Lanka o Tailandia, los hongos ND se han detectado en el 51,6 %-68,2 % de los casos de onicomicosis, mientras que en Europa estas cifras son del 4 %-7 %2 (o algo más, en función del estudio)6.
En Europa, los hongos ND más comunes son Scopulariopsis brevicaulis, Aspergillus spp., Acremonium spp. y Fusarium spp., con una prevalencia de esta última especie del 7,5 %-9,2 % de los casos de onicomicosis2.
En la prevalencia de los hongos ND influye que la mayoría no son queratolíticos, por lo que son oportunistas y dependen de alteraciones previas, como, por ejemplo, traumatismos, alteraciones anatómicas o infecciones dermatofíticas4,5.
Además, se han identificado grupos de riesgo específicos en los que es más frecuente encontrar hongos ND como patógenos responsables de la onicomicosis. Entre ellos se encuentran los pacientes con diabetes mellitus, insuficiencia vascular periférica, hipertensión, hipertiroidismo o infecciones causadas por VIH3, y la gente mayor, en quienes las infecciones por levaduras se producen con más frecuencia1.
Por otra parte, el contacto directo con la tierra puede aumentar el riesgo de infección por hongos ND. Esto se ve reflejado en la alta tasa de uñas de los pies afectadas atribuidas al uso de calzado abierto y en las mayores tasas asociadas a las actividades de agricultura o jardinería3.
Cuadro clínico
Las manifestaciones clínicas de las micosis por dermatofitos y hongos ND pueden ser muy parecidas1,2,4.
Sin embargo, hay que tener en cuenta que1:
- La mayoría de las onicomicosis por hongos ND afectan a los dedos de los pies, principalmente al primer dedo4.
- Las onicomicosis por hongos ND no suelen asociarse a micosis de la piel en áreas que no sean los pies2.
- Las infecciones por hongos ND suelen asociarse con más frecuencia a inflamación periungueal1.
- La onicomicosis superficial blanca causada por hongos ND se asocia con más frecuencia con una invasión profunda poco común de la placa ungueal y con la implicación de una parte más grande de la uña1.
- La onicomicosis subungueal proximal causada por hongos ND suele causar decoloración, inflamación periungueal y secreción purulenta1.
Por otro lado, el cuadro clínico de cada especie de hongo ND puede presentar ciertas particularidades, que se describen en la tabla 1.
Tabla 1. Características de las infecciones por hongos no dermatofíticos, según la especie
| Género | Características |
| Neoscytalidium spp. |
|
| Scopulariopsis brevicaulis |
|
| Aspergillus spp. |
|
| Fusarium spp. |
|
| Acremonium spp. |
|
Fuente: elaboración propia a partir del texto de Reinel et al. y Ramírez et al.1,4
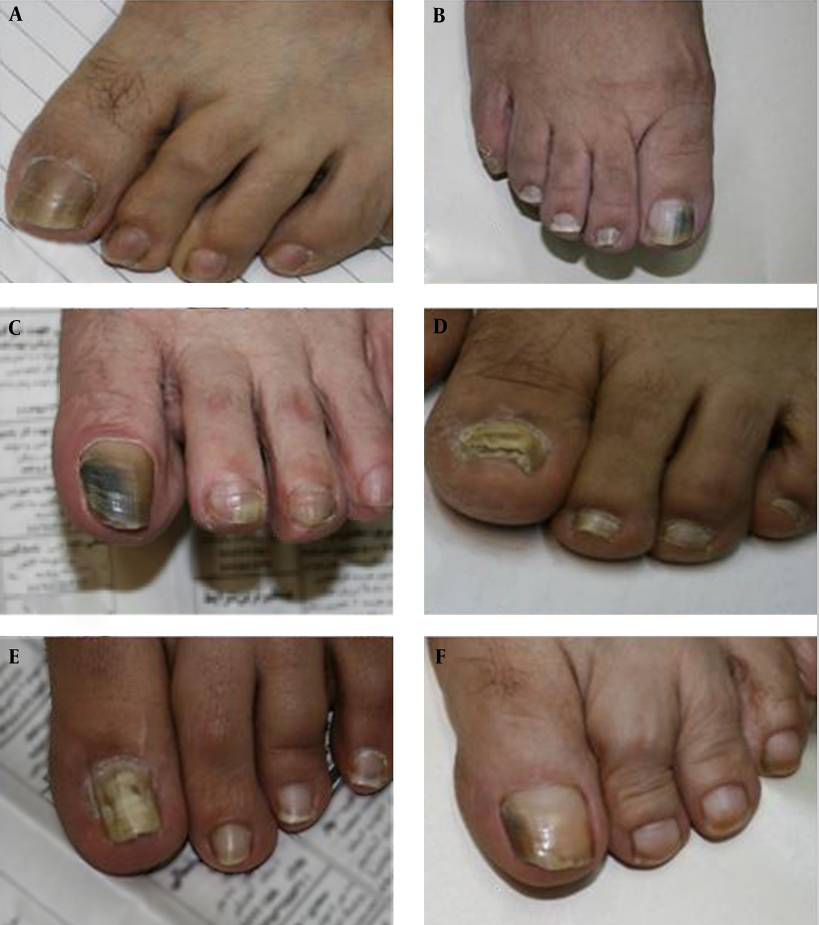
La figura 1 muestra uñas afectadas por distintos tipos de hongos ND.
Figura 1. Onicomicosis por hongos no dermatofíticos
A. Aspergillus terreus; B. Aspergillus niger; C. Fusarium spp.; D. Chrysosporium spp.; E. Acremonium spp.; F. Scopulariopsis spp.
Fuente: Motamedi et al.7. Licencia Creative Commons Attribution-NonCommercial 4.0 International
Las levaduras, especialmente Candida spp., se encuentran normalmente en las micosis de las uñas de las manos1.
Las onicomicosis causadas por C. albicans se acompañan de paroniquia intensa (asociada o no con factores de riesgo como traumatismos o humedad), dolor, edema, inflamación y pocos signos de queratolisis. Por el contrario, la onicomicosis clásica causada por dermatofitos presenta onicólisis muy evidente, pero sin signos de paroniquia ni dolor8.
Se ha observado mayor formación de biofilms en las infecciones por Candida spp. Dado que, a diferencia de lo que ocurre en las dermatofitosis, la infección por Candida spp. presenta pocos signos de queratolisis (debido a la poca penetración dentro de la uña), se puede suponer que la formación de estos biofilms juega un papel fundamental en la patogénesis de la onicomicosis8.
Diagnóstico
En los casos en los que se detectan simultáneamente dermatofitos y ND o levaduras en los cultivos de material ungueal, normalmente se considera que los dermatofitos son el microorganismo causal primario5.
Las demás especies fúngicas se consideran infección secundaria o contaminación externa. Algunos autores sugieren que para determinar que los ND y las levaduras son los verdaderos patógenos, se tienen que encontrar los mismos hongos en varias muestras repetidas5. También se asume que realmente son patógenos cuando se encuentran hongos ND de forma exclusiva. Asimismo, es más probable que sea realmente una infección si se encuentran levaduras en las muestras de las uñas de las manos que cuando se cultivan especies de Candida en las muestras de las uñas de los pies9.
Las técnicas diagnósticas que se utilizan para identificar los hongos ND son la microscopia directa, el cultivo fúngico, la histología, la PCR, la citometría de flujo y la dermatoscopia5.
El examen microscópico directo con hidróxido de potasio (KOH), hidróxido de sodio (NaOH), sulfuro de sodio o tinta Parker permanente azul-negra revela la presencia de elementos fúngicos como hifas, micelios y artrosporas. Es una técnica rápida, pero la sensibilidad es de alrededor del 75 % en muestras individuales y no permite determinar la viabilidad del organismo5.
El cultivo fúngico demuestra la viabilidad del patógeno y confirma la sospecha clínica de onicomicosis. En el medio agar glucosado de Sabourad (SDA) pueden cultivarse simultáneamente todos los tipos de hongos. Los hongos se pueden identificar según las características macroscópicas y microscópicas de las colonias, como color, textura y pigmentación. Hay que tener en cuenta que el cultivo tarda un tiempo en crecer y que existe una alta tasa de falsos negativos. Los hongos ND crecen más rápido que los dermatofíticos5.
En la histología se utilizan las tinciones con ácido peryódico de Schiff (PAS) o hematoxilina y eosina para visualizar los elementos fúngicos. La sensibilidad es alta (88 %), pero esta técnica no da información sobre la naturaleza o viabilidad del organismo causante5.
La reacción en cadena de la polimerasa (PCR) amplifica el ADN fúngico aislado de muestras clínicas, y este ADN se puede analizar de forma cuantitativa y cualitativa mediante la PCR en tiempo real (RT-PCR). Es un método rápido que puede dar resultados en menos de 48 horas. La PCR anidada se ha utilizado para detectar Aspergillus spp., Fusarium oxysporum y Scopulariopsis brevicaulis, mediante la amplificación de ADNr 28s. Para infecciones mixtas (dermatofito y ND), la PCR de fragmentos de restricción de longitud polimorfica (PCR-RFLP) es un método útil y sensible, ya que permite distinguir entre dermatofitos y ND, como las especies de Neoscytalidium5.
La dermatoscopia es una técnica reciente que se utiliza para el diagnóstico de los trastornos ungueales. Presenta una gran sensibilidad y especificidad. Es capaz de detectar características únicas de la onicomicosis y además puede ayudar a identificar la zona ideal de donde obtener muestras para el examen fúngico5.
Tratamiento
En general hay escasez de datos sobre la eficacia clínica del tratamiento contra los hongos ND en la onicomicosis1.
En la elección del tratamiento para la onicomicosis se debe tener en cuenta la cambiante y heterogénea epidemiología fúngica, así como la creciente importancia de los hongos ND. El tratamiento debe cubrir estos hongos. Además, dada la influencia de la región geográfica en la epidemiología, los pacientes con antecedentes migratorios recientes merecen una consideración especial en cuanto al espectro de los patógenos ungueales1.
Según la vía de administración, el tratamiento antifúngico puede ser sistémico (oral), tópico o combinado.
Tratamiento sistémico
Varios estudios sugieren que estos hongos no responden bien a los antifúngicos sistémicos, a diferencia de los dermatofitos5.
En concreto:
- Terbinafina: es inactiva ante levaduras como las especies de Candida y, en monoterapia, tiene una actividad limitada en las onicomicosis causadas por hongos ND. La CMI para tratar el hongo Scopulariopsis brevicaulis (el hongo ND detectado con más frecuencia en las onicomicosis no dermatofíticas) es 50 veces mayor que la CMI para los dermatofitos. Además, en las concentraciones en las que se encuentra en la placa ungueal, su actividad terapéutica es inadecuada contra Aspergillus , Acremonium spp. y Fusarium spp.1.
- Fluconazol: es activo contra muchas especies de Candida causantes de onicomicosis (excepto glabrata, C. krusei y C. parapsilosis), pero es inefectivo contra la mayoría de los hongos ND1.
- Itraconazol: cubre un rango importante de hongos ND, pero es poco activo contra los géneros Scopulariopsis y Fusarium spp., patógenos importantes en la onicomicosis1.
Se han encontrado casos en la bibliografía de especies de Fusarium resistentes a la terbinafina y al itraconazol tratadas con éxito con posaconazol después de hacer un estudio de sensibilidad a los antifúngicos4,5.
Tratamiento tópico
Esta modalidad de tratamiento tiene menor riesgo de interacciones farmacológicas y no necesita monitorización10.
Entre los tratamientos de uso tópico, disponibles actualmente en barniz de uñas, se encuentran el ciclopirox al 8 % y la amorolfina al 5 %:
- Ciclopirox al 8 %: es un antimicótico de amplio espectro que pertenece a la familia de las hidroxipiridinas11,12. Es activo contra dermatofitos, mohos ND y levaduras (incluidas algunas especies de Cándida frecuentemente resistentes a los azoles)11. Además de ser fungistático o fungicida (según la concentración y el tiempo de exposición), presenta actividad antibacteriana, antinflamatoria11,12 y esporicida13.
Actúa mediante la quelación de cationes polivalentes en enzimas dependientes de metales que participan en el metabolismo y en el crecimiento de las células fúngicas14. Carece de reacciones adversas sistémicas y, gracias a su mecanismo de acción, tiene un bajo potencial de resistencia11. Su aplicación es fácil y no se necesita limar la uña previamente15.
El barniz se presenta en formulación hidrosoluble de hidroxipropilquitosano (HPCH) o en barniz de polímeros de maleato insoluble en agua. El HPCH es un agente hidrosoluble que forma una película sobre la uña, permite la penetración del activo antifúngico y puede prevenir la invasión fúngica16.
En comparación con el ciclopirox al 8 % insoluble y otros agentes tópicos como la amorolfina al 5%, se ha observado una mejor penetración y eficacia tras múltiples aplicaciones tópicas de ciclopirox al 8 % en HPCH16.
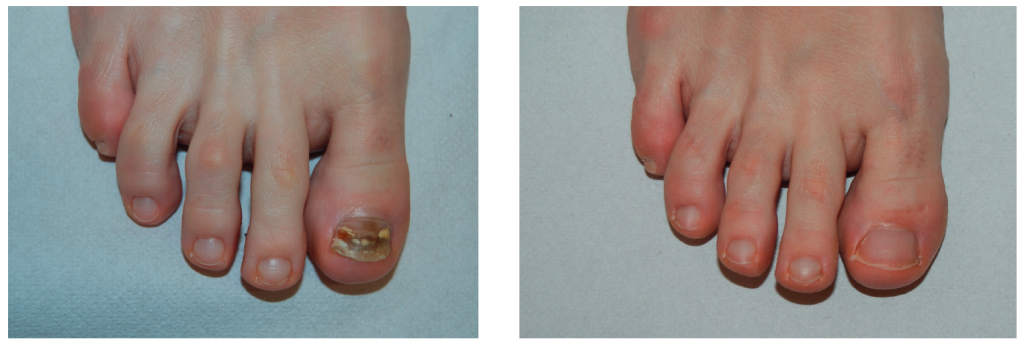
La figura 2 muestra una uña del primer dedo del pie derecho infectada por Aspergillus fumigatus, antes y después del tratamiento con ciclopirox al 8 % en HPCH. La paciente, de 18 años, se aplicó dicho medicamento en la uña infectada una vez al día a la hora de acostarse. En la primera visita de seguimiento, después de 2 meses de tratamiento, se obtuvieron resultados negativos en las pruebas micológicas. En la segunda visita de control ―4 meses después de iniciar el tratamiento antifúngico tópico―, la uña estaba completamente curada, tanto clínica como micológicamente, y la inflamación periungueal había desaparecido17.
Figura 2. Onicomicosis causada por Aspergillus fumigatus, antes y después del tratamiento con ciclopirox al 8 % en hidroxipropilquitosano
Fuente: Piraccini BM17
- Amorolfina al 5 %: es activa contra los dermatofitos, los mohos y algunas levaduras. Interrumpe la síntesis de esteroles fúngicos y, al penetrar en el lecho ungueal, sus concentraciones permanecen durante al menos 14 días después de la aplicación10.
Se presenta en barniz de polímero de acrilato insoluble en agua.
En un estudio comparativo in vitro, la amorolfina tópica presentó concentraciones fungistáticas menores contra Scopuliariopsis brevicaulis, en comparación con terbinafina e itraconazol. Otros estudios sugieren que el ciclopirox puede ser efectivo contra Scopuliariopsis brevicaulis y las especies de Acremonium1.
En otro estudio in vitro, se comparó el índice de eficacia entre el ciclopirox al 8 % HPCH y la amorolfina al 5 % frente a un conjunto de cepas fúngicas, y se observaron mayores valores para el ciclopirox, incluso frente a hongos ND como Cándida parapsilosis y Scopulariopsis brevicaulis18,19.
Tratamiento combinado
El tratamiento combinado tópico-sistémico con un antifúngico de amplio espectro suele ser la mejor opción, especialmente en formas graves de onicomicosis, con más del 80 % de la matriz o la placa ungueal afectada1.
Con ello se obtienen mejores resultados que administrando solamente fármacos sistémicos como la terbinafina, el intraconazol o el fluconazol. Esta forma de tratamiento es adecuada para llegar a las estructuras anatómicas de la uña, ya que con la administración sistémica el principio activo pasa del lecho a la matriz ungueal a través del torrente sanguíneo, mientras que con la administración tópica se consigue por difusión un flujo directo y constante del principio activo hacia la placa ungueal. Además, los antifúngicos tópicos tienen un efecto esporicida importante para que el éxito terapéutico perdure en el tiempo1.
Conclusiones
La onicomicosis es una infección fúngica difícil de tratar con una alta tasa de recurrencia debida a las condiciones anatómicas y fisiopatológicas de la uña y a la necesidad de un tratamiento de larga duración. Las infecciones causadas por levaduras y hongos no dermatofíticos juegan un papel cada vez más relevante en la epidemiología de la onicomicosis. Por ello, el diagnóstico del patógeno fúngico causante debe considerarse obligatorio en todos los pacientes, para poder elegir el tratamiento más efectivo1.
Referencias
- Reinel D. Non‐dermatophyte fungi in onychomycosis—Epidemiology and consequences for clinical practice. Mycoses. julio de 2021;64(7):694-700.
- Chanyachailert P, Leeyaphan C, Bunyaratavej S. Cutaneous Fungal Infections Caused by Dermatophytes and Non-Dermatophytes: An Updated Comprehensive Review of Epidemiology, Clinical Presentations, and Diagnostic Testing. J Fungi. junio de 2023;9(6):669.
- Gupta AK, Wang T, Cooper EA, Summerbell RC, Piguet V, Tosti A, et al. A comprehensive review of nondermatophyte mould onychomycosis: Epidemiology, diagnosis and management. J Eur Acad Dermatol Venereol JEADV. marzo de 2024;38(3):480-95.
- Ramírez Hobak L, Gómez-Sáenz A, Sánchez DCV. Onicomicosis por mohos no dermatofitos. Una revisión. 2017;
- Gupta AK, Summerbell RC, Venkataraman M, Quinlan EM. Nondermatophyte mould onychomycosis. J Eur Acad Dermatol Venereol JEADV. agosto de 2021;35(8):1628-41.
- Maskan Bermudez N, Rodríguez-Tamez G, Perez S, Tosti A. Onychomycosis: Old and New. J Fungi. 12 de mayo de 2023;9(5):559.
- Motamedi M, Ghasemi Z, Shidfar MR, Hosseinpour L, Khodadadi H, Zomorodian K, et al. Growing Incidence of Non-Dermatophyte Onychomycosis in Tehran, Iran. Jundishapur J Microbiol. 26 de julio de 2016;9(8):e40543.
- Veiga FF, De Castro‐Hoshino LV, Rezende PST, Baesso ML, Svidzinski TIE. Insights on the etiopathogenesis of onychomycosis by dermatophyte, yeast and non‐dermatophyte mould in ex vivo model. Exp Dermatol. noviembre de 2022;31(11):1810-4.
- Nenoff P, Reinel D, Mayser P, Abeck D, Bezold G, Bosshard PP, et al. S1 Guideline onychomycosis. J Dtsch Dermatol Ges J Ger Soc Dermatol JDDG. junio de 2023;21(6):678-92.
- Falotico JM, Lipner SR. Updated Perspectives on the Diagnosis and Management of Onychomycosis. Clin Cosmet Investig Dermatol. 2022;15:1933-57.
- Subissi A, Monti D, Togni G, Mailland F. Ciclopirox: recent nonclinical and clinical data relevant to its use as a topical antimycotic agent. Drugs. 12 de noviembre de 2010;70(16):2133-52.
- Gupta AK, Plott T. Ciclopirox: a broad-spectrum antifungal with antibacterial and anti-inflammatory properties. Int J Dermatol. julio de 2004;43 Suppl 1:3-8.
- Seidl HP, Jäckel A, Müller J, Schaller M, Borelli C, Polak A. Sporicidal effect of amorolfine and other antimycotics used in the therapy of fungal nail infections. Mycoses. 2015;58(10):610-9.
- Zane LT, Chanda S, Coronado D, Del Rosso J. Antifungal agents for onychomycosis: new treatment strategies to improve safety. Dermatol Online J. 16 de marzo de 2016;22(3):13030/qt8dg124gs.
- Sparavigna A, Setaro M, Frisenda L. Physical and microbiological properties of a new nail protective medical device. J Plast Dermatol. 1 de enero de 2008;4.
- Iorizzo M, Hartmane I, Derveniece A, Mikazans I. Ciclopirox 8% HPCH Nail Lacquer in the Treatment of Mild-to-Moderate Onychomycosis: A Randomized, Double-Blind Amorolfine Controlled Study Using a Blinded Evaluator. Skin Appendage Disord. febrero de 2016;1(3):134-40.
- Piraccini BM. Treatment of Onychomycosis with Ciclopirox Medicated Nail Lacquer. Key Opinions in Medicine [Internet]. enero de 2023 [citado 1 de octubre de 2024];18(1). Disponible en: https://keyopinions.info/downloads/treatment-of-onychomycosis-with-ciclopirox-medicated-nail-lacquer/
- Piraccini BM, Iorizzo M, Lencastre A, Nenoff P, Rigopoulos D. Ciclopirox Hydroxypropyl Chitosan (HPCH) Nail Lacquer: A Review of Its Use in Onychomycosis. Dermatol Ther. octubre de 2020;10(5):917-29.
- Monti D, Tampucci S, Chetoni P, Burgalassi S, Mailland F. Ciclopirox vs amorolfine: in vitro penetration into and permeation through human healthy nails of commercial nail lacquers. J Drugs Dermatol JDD. febrero de 2014;13(2):143-7.
ES-ONY-2400033